Первая помощь пострадавшим. это должен знать каждый
Содержание:
Установка воздуховода
После того, как дыхательные пути были раскрыты с помощью ручных методов и аспирации, установка воздуховода, ротоглоточного и носоглоточного, может облегчить спонтанное дыхание и масочную вентиляцию мешком Амбу.
У пациентов с угнетением сознания, после прекращения применения ручных методов, может развиться гипоксия из-за рецидива обструкции. Ингаляция O2 и носоглоточный воздуховод предотвращают подобные исходы.
Самые простые и наиболее широко доступные воздуховоды – ротоглоточные и носоглоточные воздуховоды. Оба предназначены для препятствия тому, чтобы язык перекрыл дыхательные пути, прижимаясь к задней стенке глотки. Воздуховоды также могут предотвратить сжимание зубов.
Ротоглоточный воздуховод может быть вставлен любой из двух техник:
- вставить воздуховод в перевернутом положение вдоль твердого неба пациента, затем повернуть его на 180° и продвинуть его в конечное положение вдоль языка пациента, дистальный конец воздуховода должен лежать в гортаноглотке.
- широко открыть рот, использовать языкодержатель, чтобы переместить язык, и затем просто продвинуть воздуховод в ротоглотку. Никакое вращение не требуется при введении воздуховода данным способом. Эта техника может быть менее травматичной, но занимает больше времени.
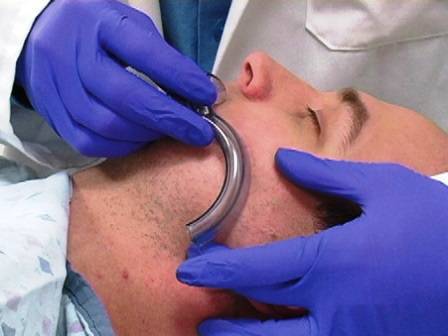
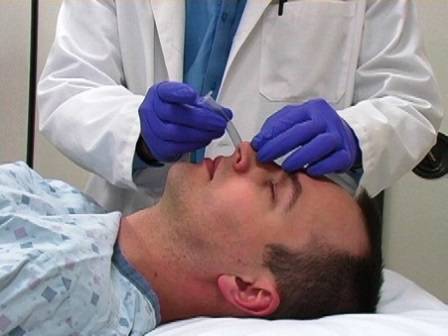
Носоглоточный воздуховод очень легко установить. Воздуховод продвинуть в ноздрю вдоль дна носового прохода в направлении затылка, не краниально. Продвинуть полностью, пока внешний наконечник воздуховода не дойдет до носового отверстия.
И ротоглоточные и носоглоточные воздуховоды доступны в различных размерах. Для определения правильного размера для воздуховода приложите его к лицу пациента. Правильного размера ротоглоточный воздуховод будет простираться от угла рта до мочки уха. Правильного размера носоглоточный воздуховод будет простираться от наконечника носа до мочки уха.
Носоглоточные воздуховоды лучше переносятся пациентами с угнетением сознания, менее вероятно возникновение рвоты.
Носоглоточный воздуховод может вызвать носовое кровотечение, его установка опасна у пациентов со значительными переломами лицевых костей и переломами основания черепа.
Ротоглоточный воздуховод может вызвать рвоту, когда размещен у больных с интактным рвотным рефлексом. Ротоглоточный воздуховод может также вызвать обструкцию дыхательных путей если язык прижат к задней стенке глотки во время его установки.
Robert F. Reardon, Phillip E. Mason, Joseph E. Clinton
перевод с англ.
5 причин, почему останавливается дыхание, когда засыпаешь и бодрствуешь
Всего насчитывается более 50 причин остановки дыхания. Но в 90% случаев человек перестает дышать только из-за 5 из них. О каждой причине расскажем подробнее:
- Отек дыхательной системы. Развивается из-за сильной аллергической реакции на внешние раздражители. В это же группы причин можно отнести и бронхиальную астму.
- Удар током.
- Попадание инородных предметов в органы дыхания.
- Отравление ядовитыми парами или угарным газом.
- Утопление.
Перечисленные причины остановки дыхания относятся к взрослым людям. У детей в возрасте от 2 до 6 лет остановка дыхания в 80% случаев происходит во сне. По другому такое состояние называют апноэ. Спровоцировать апноэ во сне у малышей могут следующие факторы:
- лишний вес;
- синдром Дауна;
- аденоиды;
- диспропорции в структуре лицевого скелета.
Для того, чтобы врач поставил диагноз синдром обструктивного апноэ, врачу потребуется провести полисомнографию. По результатам исследования врач определяет частоту остановок дыхания и их продолжительность.
Только после выявления причины остановки дыхания, врач сможет составить эффективную схему лечения для пациента (взрослого, ребенка).
Влияние апноэ сна на продолжительность жизни
Обструктивное апноэ не только ощутимо ухудшает, но и укорачивает жизнь. Треть из не получивших правильного лечения больных с тяжелой формой синдрома обструктивного апноэ сна умирает в последующие десять лет. По работе я вижу множество пациентов с апноэ сна в возрасте от 40 до 65 лет. А вот среди людей постарше не просто похрапывающие пожилые люди, но пациенты с тяжелой формой обструктивного апноэ практически не встречаются. За долгие годы моей врачебной практики, пожалуй, наберется чуть более десятка пациентов с впервые выявленной тяжелой формой сонного апноэ, которые перешагнули бы 70-летний рубеж. Как вы думаете, куда пропадают все эти люди?
С другой стороны, своевременно начатое эффективное лечение не только существенно улучшает качество жизни, но и радикально уменьшает вероятность опасных сердечно-сосудистых осложнений, создает все предпосылки к тому, чтобы дожить до глубокой и счастливой старости.
Обструкция дыхательных путей инородным телом
В 2005 году International Consensus Conference on Cardiopulmonary Resuscitation and Emergency Cardiopulmonary Care оценил доказательства различных методов купирования обструкции дыхательных путей инородным телом. Они признали доказательства для использования толчков груди, брюшных толчков, и ударов / хлопков сзади по спине.
Однако, недостаточно доказано преимущество отдельных методов, какая техника лучше и должна использоваться в первую очередь. Существуют доказательства, что толчки груди могут произвести более высокие пиковые давления в дыхательных путях чем прием Хеймлиха.
Техника поддиафрагмальных брюшных толчков для купирования обструкции дыхательных путей, была популяризирована Доктором Henry Heimlich и обычно упоминается как «прием Хеймлиха». Техника является самой эффективной, когда большой кусок пищи закрывает гортань.
Пациента, находящегося в сознании, расположите вертикально. Сзади окружите руки вокруг пациента, лучевую сторону сжатого кулака поместите на переднюю брюшную стенку, на середине расстояния между пупком и мечевидным отростком. Возьмите кулак противоположной рукой и произведите внутренний и восходящий толчок брюшной полости. Успешное вмешательство вызовет удаление инородного тела из дыхательных путей пациента силой воздуха, выходящего из легких.
Брюшные толчки могут также быть выполнены у пациентов в бессознательном состоянии, лежащих на спине. Для этого становитесь на колени к тазу пациента, лежащего с запрокинутой головой. Основания ладоней положите на верхний отдел брюшной полости, в той же точке, как в вертикальной технике. Произведите толчки внутрь, вверх.
Относительным противопоказанием для выполнения прием Хеймлиха является беременность и пациенты с выпуклым животом. Потенциальные риски поддиафрагмальных толчков включают разрыв желудка, перфорацию пищевода, и брыжеечное повреждение. У беременных прием Хеймлиха выполняется с грудным наложением рук.
Во время сердечно-легочной реанимации обструкция дыхательных путей инородным телом купируют методом сжатия груди (удары по спине у перевернутого младенца). Механизм действия тот же, что и у брюшных толчков, чтобы удалить инородное тело, выдавливают воздух из легких.
Некоторые авторы полагают, что сжатия груди могут создать более высокие пиковые давления в дыхательных путях чем прием Хеймлиха. Объединенное (одновременное) сжатие груди и поддиафрагмальный брюшной толчок может произвести даже более высокие пиковые давления дыхательных путей и следует рассмотреть этот вариант, когда стандартные методы терпят неудачу.
Удары-хлопки по спине часто рекомендуются для младенцев и маленьких детей с обструкцией дыхательных путей инородным телом. Некоторые авторы утверждали, что удары по спине могут быть опасными и могут продвигать инородные тела глубже в дыхательные пути, но нет никакого убедительного доказательства этого факта.
Что касается других источников, предполагается, что удары по спине достаточно эффективны. Однако, никакие убедительные данные не доказывают, что удары по спине более или менее эффективны чем брюшной или грудной толчки. Удары по спине могут произвести более явное увеличение давления в дыхательных путях, но на более короткий промежуток времени, чем другие методы.
В рекомендациях AHA предлагается использовать удары по спине у младенцев и маленьких детей в положении вниз головой. AHA не рекомендует применять брюшной толчок у младенцев, потому что у младенцев более высокий риск нанесения ятрогенной травмы. С практической точки зрения, удары по спине должны проводиться у пациентов в положении вниз головой, которое легче достигнуть у младенцев, чем у больших детей.
Восстановление проходимости дыхательных путей
Причинами механического нарушения проходимости верхних дыхательных путей являются западанис языка к задней стенке глотки при бессознательном состоянии (кома); скопление крови, слизи или рвотных масс в полости рта; инородные тела, отек или спазм верхних дыхательных путей.
В случае полной обтурации воздухоносных путей при попытке пострадавшего вдохнуть западают грудная клетка и передняя поверхность шеи. Смертельно опасна не только полная, но и частичная обтурация воздухоносных путей, которая является причиной глубокой гипоксии мозга, отека легких и вторичною апноэ в результате истощения дыхательной функции. Необходимо помнить, что попытка подкладывания подушки под голову может способствовать переходу частичной обтурации дыхательных путей в полную и приводить к смерти особенно при западении корня языка.
Пострадавшего необходимо уложить на спину на жесткую поверхность, после чего применить тройной прием Сафара, последовательно выполнив следующие действия:
1. Запрокинуть голову пострадавшего назад. Одной рукой поднимают шею сзади, а другой нажимают сверху вниз на лоб, запрокидывая голову. В большинстве случаев (до 80%) проходимость дыхательных путей при этом восстанавливается. Нельзя забывать, что запрокидывание головы пациента назад при повреждении шейного отдела позвоночника противопоказано.
2. Выдвинуть нижнюю челюсть вперед. Этот прием осуществляется путем вытягивания за углы нижних челюстей (двумя руками или за подбородок одной рукой).
3. Открыть и осмотреть рот. При обнаружении во рту и глотке крови, слизи, рвотных масс, мешающих дыханию, необходимо удалить их при помощи марлевой салфетки или носового платка на пальце. При этой манипуляции голову пациента поворачивают набок. Хотя такой прием позволяет очистить лишь верхние отделы воздухоносных путей, ею обязательно нужно выполнять.
Все перечисленные действия необходимо совершить менее чем за 1 мин. Осуществляют выдох в рот больного, следя за экскурсией грудной клетки и пассивным выдохом. Если дыхательные пути проходимы и воздух при вдувании проникает в легкие, ИВЛ продолжают. Если грудная клетка при этом не раздувается, можно предположить, что в дыхательных путях присутствует инородное тело. В этом случае необходимо:1) попытаться удалить инородное тело II или II и III пальцами, введенными в глотку к основанию языка в виде пинцета;2) в положении пациента на боку сделать четыре-пять сильных ударов ладонью между лопатками;3) в положении пострадавшего на спине сделать несколько активных толчков в область эпигастрия снизу вверх в направлении грудной клетки.
Два последних приема вызывают увеличение давления в дыхательных путях, что способствует выталкиванию инородного тела.
Если пострадавший еще находится в сознании, оба этих приема выполняются в положении стоя.При оказании медицинской помощи важно уметь не только ликвидировать асфиксию, но и по возможности предупредить ее возникновение. Наибольшая опасность асфиксии грозит пострадавшим, находящимся в бессознательном состоянии (кома), у которых кровотечение в полость рта, рвота, западение языка могут привести к смерти
Если нет возможности постоянно находиться рядом с пострадавшим и следить за его состоянием, необходимо:
1) повернуть пострадавшего или при тяжелых травмах его голову набок и фиксировать в этом положении (это даст возможность крови или рвотным массам вытекать из полости рта);2) вытянуть из полости рта и фиксировать язык, проколов его булавкой или прошив лигатурой.
Западение языка гораздо опаснее возможных последствий этой манипуляции, проведенной без соблюдения правил асептики. Можно использовать S-образные воздуховоды, которые предупреждают обтурацию и удерживают корень языка. Воздуховод вводят вращательным движением. Однако воздуховоды легко смещаются, поэтому за ними необходимо постоянно наблюдать.
Когда следует обратиться к врачу
Асфиксия, последствия которой бывают очень тяжелыми, требует срочного обращения к врачу. Устранением причин и последствий данного состояния занимаются отоларингологи или терапевты. Потребоваться помощь квалифицированного врача может при следующих заболеваниях: отек гортани или легкого, паническая атака, пневмония, анафилактический шок, бронхиальная астма.
Записаться на прием к врачу или срочно вызвать специалиста на дом следует:
- при спазмах мышц гортани;
- при параличе дыхательной мускулатуры;
- при попадании в дыхательные пути инородных тел, пищи, воды;
- при поражении электрическим током;
- при отравлении угарным газом или токсичными парами.
АО «Медицина» (клиника академика Ройтберга) в Москве предлагает услуги квалифицированных отоларингологов и терапевтов в области лечения последствий асфиксии. Клиника расположена по адресу 2-й Тверской-Ямской переулок, дом 10, в 5 минутах от метро «Московская». Высокая квалификация специалистов-отоларингологов, многие из которых имеют высшие медицинские звания, и применение современных методов лечения позволяют пациентам быть уверенными в успешности терапии.
Реанимационные действия, как спасти жизнь другому
Есть общие правила, как восстановить дыхание пострадавшему, и комплексные методики. Первую помощь оказывают в зависимости от причины нехватки воздуха. Общий алгоритм реанимационных действий, подходящий для всех случаев:
- уложить пострадавшего на ровную поверхность;
- освободить клетку человека от одежды – ослабить галстук, расстегнуть рубашку;
- удалить изо рта инородные предметы, грязь и рвотные массы;
- вызвать скорую помощь.
После этого нужно ценить жизненно важные показатели: наличие дыхания и пульса. Если они отсутствуют, то нужно будет проводить реанимационные действия. В больнице врачи используют специальное оборудование, чтобы привести жизненные показатели пострадавшего в норму. Но до приезда неотложки правильные действия помогающих также могут спасти жизнь пострадавшему.
Реанимационные действия при остановке дыхания включают в себя проведение искусственного дыхания и непрямой массаж сердца. Рассмотрим подробнее, что делать если у пострадавшего нет дыхания и пульса.
Реанимация при отсутствии дыхания
Перед тем, как приступить к выполнению искусственного дыхания, необходимо выполнить несколько подготовительных мероприятий:
- запрокинуть голову больного, так чтобы подбородок смотрел вверх;
- обернуть пальцы марлей или бинтом, чтобы освободить ротовую полость от инородных предметов и рвотных масс;
- повергнуть голову больного в бок, чтобы вытекли слюни и остатки рвотных массы.
Если у человека стиснуть челюсти, то нельзя открывать их пальцами или чужеродными предметами, потому что можно сломать ему зубы. Правильнее будет нажать указательными пальцами на углы нижней челюсти и потянуть ее вниз. Иногда этих действий хватает для того, чтобы потерпевший начал дышать.
Профессиональна техника, как реанимировать человека при отсутствии дыхания:
- Встать сбоку от расположенного горизонтально пациента.
- Закрыть ноздри пострадавшего пальцами и сделать глубокий вдох в его рот. Если реанимируют взрослого человека, то губами ему полностью перекрывают область рта. Но если не удалось открыть рот пострадавшему, то искусственное дыхание делают не «рот в рот», а «рот в нос».
- После окончания выдоха рот пострадавшего освобождают.
- Чтобы воздух не попадал в желудок, нужно периодически нажимать на подложечную область или эпигастрий.

Вентилировать легкие нужно с перерывом 3-4 секунды до тех пор, пока состояние пациента не нормализуется или не приедет скорая помощь.
Реанимация при отсутствии пульса
Если не удается восстановить дыхание, то это может быть связано с тем, что его дыхательные пути пациента были недостаточно очищены или произошла остановка сердца. В последнем случае реанимационные действия по восстановлению дыхания дополняют непрямым массажем сердца.
Профессиональная реанимация человека, у которого отсутствует пульс:
- Положить ладони (одна на другую) в область, где соединяются ребра. Она располагается чуть ниже сосков по центру грудину.
- Надавливать на грудную клетку с частотой 100 раз в минут весом своего тела.. Давление на грудь оказывают не согнутыми, а прямыми руками.
- При реанимации сердечной деятельности не отрывать руки от грудной клетки. Иначе можно будет сломать ребра потерпевшему.
Непрямой массаж сердца сочетают с искусственным дыханием с периодичностью 30:2

Вернуть человека к жизни при остановке дыхания можно за 15-20 минут. Но при условии, что все реанимационные действия выполняются правильно, и они проведены максимум через 5-6 минут после остановки жизненно важных функций.
У детей техника реанимирования отличается от взрослых. Читайте ниже, как спасти жизнь ребенку при остановке дыхания.
Реанимирование детей при остановке дыхания – что нужно знать дополнительно
Реанимация пациентов детского возраста при остановке дыхания имеет ряд особенностей. Вот некоторые из них:
- Детям дыхание делают не «рот в рот», а «рот в нос». То есть губы помогающего должны перекрывать не только область рта ребенка, но и нос.
- Делать выдох в носоглотку ребенка с меньшей интенсивностью, так как у ребенка объем легких меньше, чем у взрослого. Если резко вдуть воздух в носоглотку малыша, то у него разорвутся легочные альвеолы.
- Нажимать на грудную клетку малыша с меньшими усилиями, чтобы грудина опускалась максимум на 2 см. При непрямом массаже сердца детям до 1 года на грудину нажимают 2 пальцами, а школьникам и дошкольникам – 1 рукой.
Как оказать первую помощь при переохлаждении и обморожении
Общее переохлаждение может быть опасно тем, что пострадавший не осознает свое положение и отказывается от помощи.
- Признаки легкого обморожения: побледнение и покраснение кожи вплоть до потери чувствительности.
- Первая помощь: как можно быстрее переведите пострадавшего в теплое помещение, снимите промерзшую одежду, обувь, носки, перчатки. Вызовите скорую помощь или спасателей. Наложите на обмороженную поверхность теплоизолирующую повязку (слой марли, толстый слой ваты, вновь слой марли, а сверху клеенку или прорезиненную ткань). Напоите пострадавшего горячим чаем, кофе, накормите горящей пищей. Не рекомендуется растирать обмороженные участки тела снегом, спиртом, прикладывать горячую грелку. Не втирайте жиры, масла и т.д. Не давайте лекарства. Медицинскую помощь может оказывать только квалифицированный медицинский персонал. При общем охлаждении легкой степени эффективный метод — согреть пострадавшего в теплой ванне при температуре воды 24 градуса. Температуру воды постепенно повышайте до нормальной температуры тела — 36,6 градуса.
Берегите себя, здоровья вам и вашим близким!
Посмотреть видеозаписи с демонстрацией приемов оказания первой помощи на тренажере «Гоша», узнать алгоритм вызова скорой медицинской помощи и скачать готовые инструкции по оказанию первой помощи пострадавшим вы сможете в курсе обучения «Обучение оказанию первой помощи пострадавшим. 16 ак. часов».
Диагностика асфиксии
Диагностируется удушье на основании результатов общего осмотра и симптомов с учетом причин развития патологии. В процессе диагностики врачи нашей клиники:
- проводят сбор жалоб и анамнеза;
- выполняют общий осмотр пациента с измерением давления и прослушиванием легких;
- определяют уровень насыщения крови кислородом с применением технологии пульсоксиметрии.
После определения фазы удушья врач может направить на консультацию к пульмонологу или эндоскописту. В некоторых случаях выполняется обследование УЗИ, если состояние больного неострое.
АО «Медицина» (клиника академика Ройтберга), расположенная в центральном округе около станций метро «Маяковская», «Чеховская», «Новослободская», располагает новейшим лабораторным и диагностическим оборудование для проведения всестороннего обследования.
1.Общие сведения
Газообменная система человека устроена таким образом, чтобы дыхание было как можно более тихим. Эволюционный смысл этого очевиден: чем тише дышишь, тем легче прятаться или подкрадываться, и тем больше шансов вовремя услышать того, кто прячется или подкрадывается к тебе. Воздухоносные пути в норме обеспечивают свободный, равномерный во всех слоях (ламинарный) поток вдыхаемого воздуха к газообменной паренхиме. Поэтому здоровое дыхание человека звучит, – по крайней мере, для человеческого же слуха, – ненавязчиво, естественно, достаточно тихо: соседям не приходится затыкать уши или надевать противошумные наушники.
Вспомним, как выглядит наша система дыхания.
Верхние, воздухозаборные дыхательные пути, – нос, рот, переходные носо- и ротоглотка, – сопрягаются с полой гортанью, где расположен мышечно-связочный голосовой аппарат; далее начинаются уже нижние, внутренние дыхательные пути. Трахея в нижней своей части, в т.н. точке бифуркации (у разных людей она может находиться выше или ниже, обычно между 4 и 6 грудными позвонками) разделяется на правый и левый главные бронхи. Их длина также варьирует, – от 2 до 6 см, – причем главные бронхи не симметричны: правый примерно в полтора раза толще и короче левого. Каждый из них претерпевает еще около 20 ветвлений, разделяясь на все более многочисленные и тонкие бронхи второго, третьего и следующих порядков
Так образуется бронхиальное древо, внешне и впрямь очень похожее на растущую сверху вниз крону (случайно нащупав в ходе эволюции удачную идею, природа не склонна «изобретать велосипед» для каждого вида заново: такое древообразное строение обеспечивает огромный прирост суммарной площади и числа конечных точек в минимальном пространстве, что критически важно для эффективного дыхания). Терминальные, оконечные, самые тонкие ответвления бронхиального древа, – бронхиолы – заканчиваются гроздеобразными скоплениями собственно газообменных пузырьков-альвеол
Дальнейшие процессы относятся уже больше к биохимии, чем к динамике газообразных сред, которая нас сейчас интересует в первую очередь.
Весь этот сложный, разветвленный и достаточно длинный маршрут, пролегающий от внешней среды до газообменных тканей, воздух должен проходить быстро и беспрепятственно, попутно подвергаясь нагреванию, очищению и увлажнению; тем же путем обратно выдыхается отработанная, отдавшая кислород и уносящая углекислый газ воздушная смесь, для дыхания уже не пригодная.
Но все-таки, повторим, дыхание не является абсолютно бесшумным, и акустическая картина дыхательного цикла может быть достаточно подробно изучена даже «невооруженным ухом», если плотно прижать его к грудной клетке обследуемого (что и делали врачи в течение, как минимум, трех-четырех тысячелетий), а еще лучше – с помощью специального звукопроводящего приспособления, которое сегодня известно даже маленьким детям и по-взрослому называется стетофонендоскоп. «Читать» звуки дыхания, отличать малейшие (но иной раз очень важные, при этом зависящие от возраста, пола и множества других факторов) акустические нюансы, отличающие здоровое дыхание от аномального или патологически измененного, – целое искусство, весьма развитое и сложное. Зародилось оно в глубокой древности; сегодня искусству, науке, методологии под названием аускультация («выслушивание») долго учатся в мединституте, затем в интернатуре, на регулярных курсах последипломного образования, в собственном кабинете и кабинете более опытного коллеги, во время вызовов на дом и при оказании неотложной помощи, – словом, всю профессиональную жизнь. Для некоторых врачебных специальностей этот метод является одним из главных диагностических инструментов, порой более информативным, чем самый современный томограф, – не говоря уже о простоте процедуры, затратах времени и стоимости исследования.
Существует ряд терминов, описывающих (насколько это вообще можно описать словами) акустические симптомы неблагополучия в дыхательной системе, – стридор, фиброзный треск, крепитация, среднепузырчатый влажный хрип и т.п., – в зависимости от характера звука, его тональной высоты, тембра, длительности, момента появления в дыхательном акте. Широко употребляется собирательное название «хрипы»; в свою очередь, они делятся на сухие и влажные, инспираторные (появляющиеся на вдохе) и экспираторные (на выдохе).
Существует также особая категория обструктивных хрипов, однако, прежде чем перейти к их рассмотрению, необходимо разобраться с понятием обструкции.
Как оказать первую помощь при обмороке
Обморок сам по себе не является смертельно опасным состоянием. Но в процессе падения пострадавший может удариться головой, может произойти западение языка и нарушение дыхания. Более того, в ряде случаев обморок — лишь «маска» для более опасных состояний.
- Признаки: внезапно наступающая дурнота, головокружение, слабость и потеря сознания. Обморок сопровождается побледнением и похолоданием кожных покровов. Дыхание замедленное, поверхностное, слабый и редкий пульс (до 40–50 ударов в минуту).
- Первая помощь: уложите пострадавшего на спину так, чтобы голова была несколько опущена, а ноги приподняты. Для облегчения дыхания освободите шею и грудь от стесняющей одежды. Тепло укройте пострадавшего, положите грелку к ногам. При затянувшемся обмороке делайте искусственное дыхание. После прихода в сознание дайте пострадавшему теплое сладкое питье (для поднятия давления хорошо подойдут кофе и крепкий черный чай, газированные энергетические напитки, алкоголь в малом количестве).
Как оказать первую помощь при кровотечении
Для начала визуально определите вид кровотечения: артериальное, венозное или капиллярное. Любое из них потенциально опасно для жизни.
Артериальное кровотечение возникает при повреждении артерий (крупные пульсирующие трубки различного диаметра, кровь по которым проходит от сердца к органам и тканям под высоким давлением), наиболее опасно.
- Признаки: из раны сильной пульсирующей струей бьет кровь алого цвета.
- Первая помощь: прижмите пальцами кровоточащий сосуд или наложите жгут (выше места ранения, поскольку направление тока крови — от центра к периферии; летом жгут держат до 1,5 часов, зимой — до 40 минут (ставьте секундомер на смартфоне тотчас после наложения жгута). Когда истечет это время и будете перекладывать жгут, применяйте пальцевое прижатие в ране или на протяжении (см. далее).
Придайте кровоточащей области приподнятое положение, наложите чистую давящую повязку, максимально согните конечность в суставе. Прижимайте сосуды выше раны в определенных анатомических точках — там, где менее выражена мышечная масса, сосуд проходит поверхностно и его можно прижать к подлежащей кости (прижатие на протяжении).
Прижимать лучше не одним, а несколькими пальцами одной или обеих рук, выстроенными в одну линию.
Жгут накладывают при повреждении крупных артерий конечностей выше раны, чтобы он полностью пережимал артерию.
Жгут накладывают при приподнятой конечности, подложив под него мягкую ткань (бинт, одежду и др.), делают несколько витков до полной остановки кровотечения. Витки должны ложиться вплотную один к другому, чтобы между ними не попадали складки одежды. Концы жгута надежно фиксируют (завязывают или скрепляют с помощью цепочки и крючка).
При крайней необходимости более продолжительного пребывания жгута на конечности его ослабляют на 5–10 минут (до восстановления кровоснабжения конечности):
- на это время пальцами прижмите поврежденный сосуд. Такую манипуляцию можно повторять несколько раз, но при этом каждый раз сокращая продолжительность времени между манипуляциями в 1,5–2 раза по сравнению с предыдущей.
- Жгут должен лежать так, чтобы он был виден. Пострадавшего с наложенным жгутом немедленно направьте в лечебное учреждение.
Венозное кровотечение возникает при повреждении стенок вен и отличается тем, что из раны медленной непрерывной струей вытекает темная кровь.
Первая помощь: придать приподнятое положение конечности, наложить давящую повязку, максимально согнуть конечности в суставе. При сильном венозном кровотечении прижмите поврежденный сосуд к кости на 5–8 см ниже раны. При выраженном кровотечении из вен нижних конечностей существует реальная опасность эмболии (попадания воздуха, частиц жира/ткани в вену и заноса их в легкие, головной мозг и т.п.), поэтому следует немедленно наложить на рану давящую повязку.
Капиллярное кровотечение — следствие повреждения мельчайших кровеносных сосудов (капилляров), кровоточит вся раневая поверхность.
Первая помощь: наложите давящую повязку. На кровоточащий участок наложите бинт (марлю), можно использовать чистый носовой платок.
Наиболее частыми причинами внутреннего кровотечения являются дорожно-транспортные происшествия (удар водителя грудью и животом об рулевое колесо, наезд на пешехода — в результате происходит разрыв внутренних органов, например селезенки, печени, в более редких случаях почки, поджелудочной железы). Эти состояния относятся к угрожающим жизни.
Заподозрить внутреннее кровотечение можно, если известны обстоятельства происшествия и пострадавший сначала возбужден, затем становится заторможенным, бледным. Может выделяться холодный липкий пот, дыхание может стать частым и поверхностным.
Действия при внутреннем кровотечении:
- максимально быстро вызвать скорую помощь;
- оценить ситуацию и обеспечить безопасные условия для оказания первой помощи;
- создать больному или пострадавшему полный покой;
- положить на область предполагаемого источника кровотечения холод (пузырь со льдом или снегом, холодной водой);
- возможно положить пострадавшего на спину с приподнятыми ногами для улучшения кровоснабжения головного мозга.
Осложнения
Удушье может стать причиной тяжелых осложнений и неприятных последствий. Наиболее часто встречающимися последствиями удушья являются:
- неврологические и психические патологии (нарушение памяти (амнезия) или интеллекта, вплоть до слабоумия);
- нарушения в деятельности сердечно-сосудистой системы;
- травматический шок с проявлениями раздражительности и безразличия;
- парез голосовых связок;
- инфицирование с риском развития воспаления легких;
- отек мозга или легких;
- летальный исход.
Беременным женщинам следует опасаться самопроизвольного выкидыша.
Помощь при асфиксии должна быть оказана в кратчайшие сроки.
Первая доврачебная помощь пострадавшему от электрического тока.
Необходимо как можно быстрее освободить пострадавшего от действия электрического тока, предварительно позаботившись о собственной безопасности.
Прежде всего, нужно немедленно отключить электроустановку ближайшим выключателем.
При этом надо обезопасить возможное падение пострадавшего и исключить другие травмы.
Если быстро отключить установку не удаётся, надо немедленно отделить пострадавшего от токоведущей части.
При номинальном напряжении электроустановки до 1000В, при отсутствии электрозащитных средств, можно пользоваться подручными средствами (сухие канат, доска, палка и др.), оттаскивать пострадавшего за одежду,
если она сухая и отстаёт от тела, перерубить провода топором с сухой рукояткой и т. д.
После освобождения пострадавшего от электрического тока нужно оценить его состояние и действовать по схеме оказания первой помощи на месте происшествия (Схема 1).
Какое бы несчастье не произошло – в любом случае оказание помощи следует начать с восстановления сердечной деятельности и дыхания,
затем приступить к временной остановке кровотечения.
После этого можно приступить к наложению фиксирующих повязок и транспортных шин.
Именно такая схема действий поможет сохранить жизнь пострадавшего до прибытия медицинского персонала.
Схема 1. Оказание первой помощи на месте происшествия
1. Если нет сознания и нет пульса на сонной артерии – ПРИСТУПИТЬ К РЕАНИМАЦИИ.
2. Если нет сознания, но есть пульс на сонной артерии – ПОВЕРНУТЬ НА ЖИВОТ И ОЧИСТИТЬ РОТОВУЮ ПОЛОСТЬ.
3. При артериальном кровотечении – НАЛОЖИТЬ ЖГУТ.
4. При наличии ран – НАЛОЖИТЬ ПОВЯЗКИ.
5. Если есть признаки переломов костей конечностей – НАЛОЖИТЬ ТРАНСПОРТНЫЕ ШИНЫ.
Если нет дыхания и нет пульса на сонной артерии (внезапная смерть):
- убедиться в отсутствии пульса; нельзя терять время на определение признаков дыхания;
- освободить грудную клетку от одежды и расстегнуть поясной ремень;
- прикрыть двумя пальцами мечевидный отросток;
- нанести удар кулаком по грудине; нельзя наносить удар при наличии пульса на сонной артерии;
- проверить пульс; если пульса нет, начать массаж сердца. Частота нажатия 50 -80 раз в минуту, глубина продавливания грудной клетки не менее 3 – 4 см;
- сделать «вдох» искусственного дыхания. Зажать нос, захватить подбородок, запрокинув голову пострадавшего и сделать выдох ему в рот;
- выполнить комплекс реанимации:
Правила выполнения реанимации:
- Если оказывает помощь один спасатель, то 2 «вдоха» искусственного дыхания делают после 15 надавливаний на грудину
- Если оказывает помощь группа спасателей, то 2 «вдоха» искусственного дыхания делают после 5 надавливаний на грудину.
- Для быстрого возврата крови к сердцу — приподнять ноги пострадавшего.
- Для сохранения жизни головного мозга – приложить холод к голове.
Взаимодействие партнёров.
1 — й спасатель–проводит непрямой массаж сердца, отдает команду «Вдох» и контролирует эффективность вдоха по подъёму грудной клетки.
2– й спасатель – проводит искусственное дыхание, контролирует реакцию зрачков, пульс на сонной артерии и информирует партнёров о состоянии пострадавшего: «Есть реакция зрачков! Нет пульса! Есть пульс! и т. д.
3 – й спасатель – приподнимает ноги пострадавшего для лучшего притока крови к сердцу и готовится к смене партнера, выполняющего непрямой массаж сердца.
Если нет сознания, но есть пульс на сонной артерии (состояние комы):
- повернуть пострадавшего на живот, только в положении лежа на животе пострадавший должен ожидать прибытия врачей. Нельзя оставлять человека в состоянии комы лежать на спине;
- удалить слизь и содержимое желудка из ротовой полости с помощью салфетки и делать это периодически;
- приложить холод к голове (пузырь со льдом, бутылки с холодной водой и пр.);
Реанимационные мероприятия необходимо проводить до прибытия врача. Констатировать смерть пострадавшего может только врач.
Практические навыки оказания первой помощи пострадавшему от электрического тока должны иметь все лица электротехнического персонала, имеющие группу по электробезопасности.
4.Лечение
Говорить о лечении хрипов было бы некорректно: должна быть идентифицирована и устранена причина, тогда как обструктивный хрип – лишь симптом, признак. Однако в большинстве случаев симптоматическое лечение действительно необходимо: например, даже после успешного извлечения инородного тела или купирования аллергической реакции воспаление и ассоциированное сужение просветов может еще сохраняться более или менее долго.
В качестве такой паллиативной или адъювантной (вспомогательной, дополнительной) терапии могут быть назначены различные бронхолитические, муколитические, антигистаминные, иммуномодулирующие, противовоспалительные средства (в том числе гормональные), а также физиотерапевтические процедуры. Однако самоназначение и самолечение безрецептурными препаратами в данном случае очень опасно, поскольку эффект может оказаться прямо противоположным и привести к жизнеугрожающей острой дыхательной недостаточности.
Кроме того, в ряде случаев методом выбора является плановое, срочное, неотложное или экстренное хирургическое вмешательство по восстановлению проходимости дыхательных путей.













